A Insuficiência Cardíaca (IC) é uma síndrome onde o coração é incapaz de bombear o sangue de forma suficiente para suprir necessidades metabólicas, ou faz isso somente sob altas pressões de enchimento, podendo ser causada por alterações estruturais ou funcionais no coração.
- Insuficiência Cardíaca Crônica: alterações progressivas e persistentes da doença;
- Insuficiência Cardíaca Aguda: alterações rápidas ou graduais dos sinais e sintomas com necessidade de terapia urgente.
A insuficiência cardíaca afeta mais de 23 milhões de pessoas no mundo, principalmente homens, e sua prevalência aumenta com a idade. A principal causa na IC crônica é a etiologia isquêmica e a sobrevida após 5 anos do diagnóstico é baixa, cerca de 35%.
Fisiopatologia da Insuficiência Cardíaca
Após o dano ao miocárdio (ex.: isquemia), ocorre a redução do débito cardíaco, causando acúmulo sanguíneo em veias e átrios e aumento da pressão venosa.
Essa fase aguda dura pouco, pois reflexos simpáticos são ativados, fortalecendo a musculatura cardíaca não lesionada e aumentando o retorno venoso para compensar a disfunção. Porém, com a estimulação adrenérgica contínua, há dessensibilização dos receptores beta-1 e morte dos cardiomiócitos, agravando a disfunção.
A diminuição do fluxo renal causada pela disfunção do bombeamento sanguíneo estimula o sistema renina-angiotensina-aldosterona, promovendo vasoconstrição renal levando ao aumento da reabsorção tubular de sódio e água, hipocalemia, hipomagnesemia e remodelamento ventricular devido ao efeito vasoconstritor e fibrogênico da aldosterona.
A elevação das pressões atriais induz a liberação do Peptídeo Natriurético Atrial (PNA), que tenta contrabalançar a retenção hídrica aumentando a excreção renal de sal e água.
Dentre as principais causas de insuficiência cardíaca, temos:
- Cardiopatia isquêmica;
- Hipertensão arterial sistêmica;
- Valvopatias;
- Cardiomiopatias;
- Obesidade;
- Doença de Chagas;
- Tabagismo, entre outras.
Entre as causas menos comuns, porém com o diagnóstico cada vez mais frequente é a Amiloidose Cardíaca.
Sinais e Sintomas da Insuficiência Cardíaca
Sintomas típicos: falta de ar/dispneia, ortopneia, dispneia paroxística noturna, fadiga/cansaço e intolerância ao exercício.
Sinais mais específicos: pressão venosa jugular elevada, refluxo hepatojugular, terceira bulha cardíaca e impulso apical desviado para esquerda.
Nos pacientes crônicos os sinais clínicos de congestão podem estar diminuídos ou ausentes devido os processos adaptativos, principalmente do sistema linfático, em lidar com congestão.
Diagnóstico da Insuficiência Cardíaca
O ecocardiograma transtorácico é o exame de imagem preferencial para diagnosticar e acompanhar a insuficiência cardíaca. Ele permite uma avaliação abrangente do coração, detalhando a função sistólica e diastólica dos ventrículos, a espessura das paredes e o tamanho das cavidades. Além disso, o exame analisa a função das válvulas cardíacas.
Os peptídeos natriuréticos são exames úteis para confirmar ou descartar o diagnóstico de insuficiência cardíaca e prever a gravidade da doença. No entanto, é importante considerar que outros fatores como anemia, problemas renais, idade avançada e obesidade podem influenciar seus resultados.
Outros exames complementares podem ser usados para confirmação do diagnóstico e acompanhamento da doença.
Classificação da Insuficiência Cardíaca
A insuficiência cardíaca pode ser classificada de três maneiras principais: pela fração de ejeção, pela gravidade dos sintomas e pelo estágio de progressão da doença.
Classificação de acordo com a Fração de Ejeção do Ventrículo Esquerdo (FEVE)
De acordo com a American Heart Association (AHA, 2022):
- IC com Fração de Ejeção Reduzida (ICFER): FE < 40%
- IC com Fração de Ejeção Melhorada (ICFEM): quando a FE era < 40% e ficou > 40%
- IC com Fração de Ejeção Levemente Reduzida (ICFELR): FE entre 41 e 49% e evidência de aumento das pressões de enchimento ventricular.
- IC com Fração de Ejeção Preservada (ICFEP): FE > 50% e evidência de aumento das pressões de enchimento ventricular.
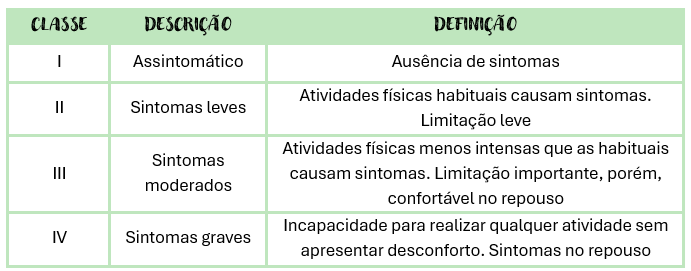
Classificação de acordo com a gravidade dos sintomas
Neste caso, é utilizado a classificação funcional de acordo com a NYHA (New York Heart Association, 2018). Esta classificação se baseia no grau de tolerância ao exercício e varia desde a ausência de sintomas até a presença de sintomas mesmo em repouso:
Classificação de acordo com a progressão da doença
A classificação por estágios da IC proposta pela American Heart Association (AHA, 2022), enfatiza o desenvolvimento e a progressão da doença:

Prevenção da Insuficiência Cardíaca
A prevenção da insuficiência cardíaca inclui o controle rigoroso da hipertensão arterial. É fundamental interromper o tabagismo, reduzir o consumo excessivo de álcool e promover o uso de estatinas em pacientes com doença arterial coronariana ou alto risco cardiovascular. Manter uma dieta saudável e buscar a perda de peso são essenciais, especialmente para prevenir o remodelamento cardíaco associado à obesidade.
Tratamento da Insuficiência Cardíaca
Tratamento não medicamentoso: inclui educação em saúde, restrição de sódio, cessação do tabagismo e drogas ilícitas, vacinação anual contra influenza e pneumococo, prática regular de exercícios personalizados para melhorar a qualidade de vida e redução de hospitalizações, além da avaliação individualizada do retorno ao trabalho, especialmente para pacientes de alto risco.
Tratamento medicamentoso: visa melhorar a morbimortalidade e a qualidade de vida dos pacientes, sendo um pilar fundamental da terapia . As principais classes de medicamentos incluem:
- Inibidores da enzima conversora da angiotensina (IECA) e bloqueadores dos receptores da angiotensina II (BRAs);
- Betabloqueadores (BB);
- Antagonistas dos receptores mineralocorticoides (ARM);
- Inibidores da neprilisina e dos receptores da angiotensina (INRA);
- Ivabradina;
- Digitálicos (digoxina);
- Diuréticos de alça e tiazídicos;
- Nitrato e hidralazina.
Referências
Comitê Coordenador da Diretriz de Insuficiência Cardíaca. Diretriz Brasileira de Insuficiência Cardíaca Crônica e Aguda. Arq Bras Cardiol, 2018.
Guyton AC, Hall JE. Tratado de Fisiologia Médica. 13ª Ed. Rio de Janeiro, Guanabara Koogan, 2021.
Heidenreich PA, et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: Executive Summary: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation, 2022.
Marcondes-Braga FG, Moura LAZ, Issa VS, Vieira JL, Rohde LE, Simões MV, et al. Atualização de Tópicos Emergentes da Diretriz de Insuficiência Cardíaca, 2021.