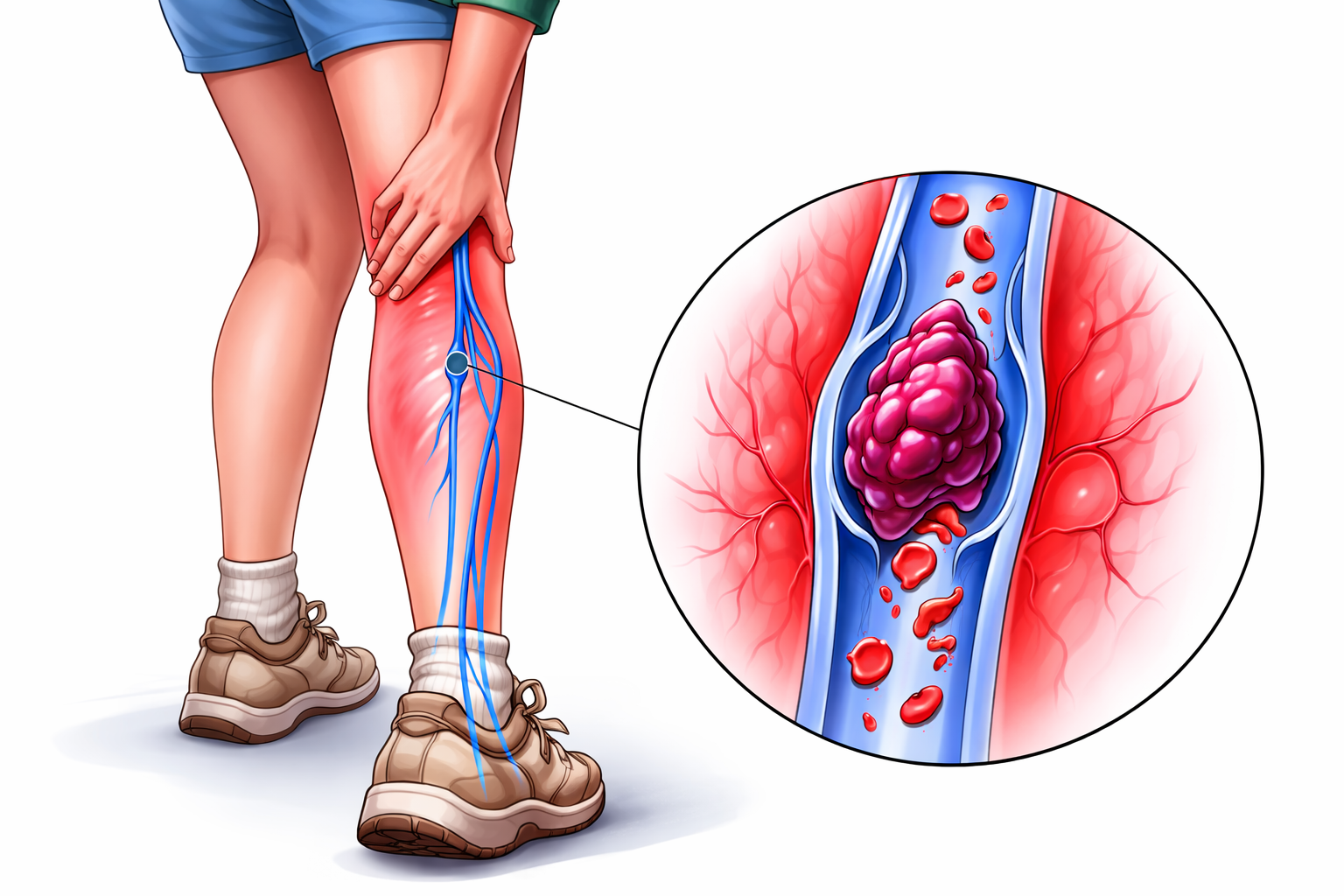
O Tromboembolismo Venoso (TEV) é o termo que engloba duas condições relacionadas: a Trombose Venosa Profunda (TVP) e o Tromboembolismo Pulmonar (TEP).
- TVP: é a formação de coágulo de forma patológica em qualquer leito venoso do corpo, sendo mais comum nos membros inferiores.
- TEP: quando ocorre uma TVP em uma veia proximal, esse trombo pode sair da circulação venosa, passar pelo coração e se impactar no pulmão, categorizando o TEP.
O tromboembolismo venoso é a terceira causa de doença vascular mais prevalente no mundo, sendo precedido apenas das doenças coronarianas e cerebrovasculares.
Quase metade dos pacientes submetidos a cirurgias de grande porte, como neurocirurgias e procedimentos ortopédicos que exigem imobilização prolongada (quadril e membros inferiores, por exemplo), desenvolvem TVP no pós-operatório se não receberem profilaxia adequada.
Fisiopatologia do Tromboembolismo Venoso
Rudolf Virchow, em 1856, descreveu a tríade (tríade de Virchow) responsável pela formação da trombose venosa. Tal tríade consiste em: estase sanguínea, lesão endotelial e hipercoagulabilidade.
Estase sanguínea
Durante o repouso, a musculatura relaxa e permite um maior acúmulo de sangue nos membros inferiores, assim como a dilatação das paredes venosas. Essa situação, somada à diminuição do débito cardíaco e à inatividade dos mecanismos de retorno venoso da contração da panturrilha, diminui a velocidade do fluxo sanguíneo local, levando à estase sanguínea.
A estase resultante ativa a cascata de coagulação e a agregação plaquetária. Esse processo culmina na formação de uma rede de fibrina que aprisiona hemácias, facilitando a progressão do trombo. Além disso, a turbulência sanguínea e o baixo fluxo, especialmente nas válvulas venosas, estimulam a agregação de hemácias e plaquetas, causando hipóxia e lesão no endotélio.
Lesão endotelial
A lesão do endotélio vascular pode ser desencadeada por diversos fatores, como traumas, infecções, radiação, lesões térmicas, citocinas, anticorpos e o uso de determinadas drogas
Essa lesão expõe a matriz extracelular, o que desencadeia a produção de ADP e tromboxano A2, assim como a adesão e a agregação plaquetária. Em seguida, ocorre a formação de trombina, substância que, além de intensificar a agregação das plaquetas, ativa a cascata de coagulação, especificamente os fatores VII, IX e X, resultando na formação de fibrina.
Pacientes que passaram por cirurgia, tanto o trauma decorrente do procedimento quanto a subsequente reação inflamatória, com o aumento de leucócitos, podem ser fatores suficientes para provocar a lesão do endotélio.
Hipercoagulabilidade
A hipercoagulabilidade sanguínea (trombofilia) pode ter origem genética ou ser adquirida.
As causas genéticas incluem, deficiência de anticoagulantes, resistência à proteína C ativada (devido a mutações no fator V), alterações no gene da protrombina e hiper-homocisteinemia. causas menos comuns incluem disfibrinogenemias e deficiência de cofator II e plasminogênio.
Já a trombofilia adquirida pode ser decorrente de diversas condições, como: gestação, uso de contraceptivos orais, procedimentos cirúrgicos, tabagismo e obesidade. Outras causas incluem: infecções, síndrome do anticorpo antifosfolípide, neoplasias, vasculites, poliglobulias e deficiências de vitaminas B12, B6 e folato.
Trombose Venosa Profunda (TVP)
A TVP é caracterizada pela formação de coágulos (trombos) nas veias do sistema venoso profundo, sendo mais comum nos membros inferiores. A TVP pode ser classificada de acordo com a localização dos trombos:
- TVP proximal: quando atinge as veias ilíacas, femorais ou poplíteas
- TVP distal: quando ocorre nas veias inferiores à poplítea.
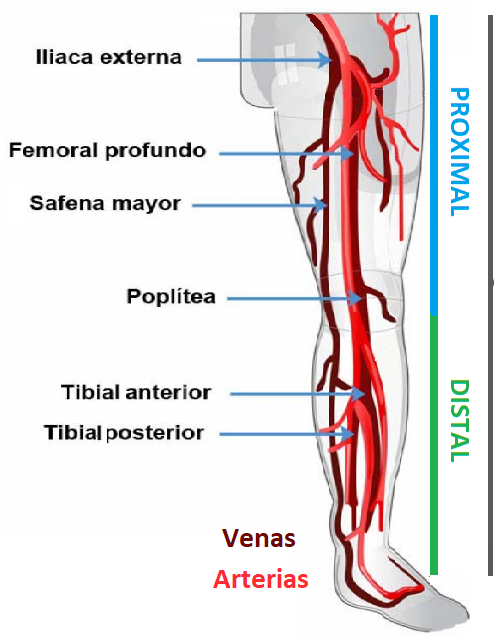
A TVP ocorre com maior frequência no membro inferior esquerdo. Essa predominância é explicada pela anatomia local: a artéria ilíaca direita, ao cruzar a veia ilíaca esquerda, pode comprimi-la, condição conhecida como síndrome de Cockett ou síndrome de May-Thurner.
A TVP nos membros superiores pode ocorrer por duas causas principais:
- Tromboses induzidas por esforços (25% dos casos): o esforço intenso e repetido pode causar microlesões no endotélio vascular, causando, consequentemente, trombose nesse membro, como ocorre na síndrome de Paget-von Schrõtter.
- Trombose secundária (75% dos casos): causada pela hipercoagulabilidade ou pelo uso de acessos venosos centrais, fraturas, traumas ou outras lesões à parede vascular.
Tromboembolismo Pulmonar (TEP)
O TEP é caracterizado pela obstrução, total ou parcial, da artéria pulmonar ou de seus ramos. Geralmente, esta condição é desencadeada pelo deslocamento e posterior alojamento de trombos que se originam em outras áreas do corpo, sendo a circulação venosa profunda dos membros inferiores a fonte mais comum.
Dessa forma, o TEP é frequentemente considerado uma complicação aguda da TVP.
Fatores de Risco para TEV
A idade é maior fator de risco para trombose (rara em pacientes jovens).
Mais da metade dos episódios ocorre com algum fator secundário:
- Internação hospitalar (52%)
- Neoplasia (48%)
- Procedimento cirúrgico (42%)
- Trauma (6%)
Outros fatores:
- Doença infecciosa aguda
- Episódio prévio de doença tromboembólica
- Imobilização
- Viagens aéreas prolongadas (>6hrs)
- Uso de anticoncepcionais orais ou terapia de reposição hormonal
- Gestação e puerpério
- Trombofilias
- Insuficiência cardíaca ou respiratória
- Acidente vascular cerebral
Achados Clínicos
A TVP provoca uma inflamação localizada que se manifesta com dor, calor e eritema na área afetada, porém, o exame clínico não deve se restringir somente ao membro acometido, ele deve ser completo, uma vez que pode conter informações importantes para o quadro clínico em geral.
Ao examinar o membro acometido deve-se avaliar:
- Perfusão distal
- Tempo de enchimento capilar
- Pulsos
- Fluxo com doppler contínuo
Edema e Alterações na Panturrilha:
O edema é tipicamente significativo e unilateral. Ocorre tanto no tecido celular subcutâneo, como na musculatura, o que causa um edema depressível (sinal de Godet) e empastamento da musculatura da panturrilha ao palpá-la com o paciente em decúbito dorsal e membro em semiflexão (sinal da bandeira). Sua intensidade varia conforme a extensão da trombose.
Deve-se ser realizada a comparação da circunferência do membro afetado com o contralateral. Uma diferença de diâmetro superior a 3 cm entre as panturrilhas sugere maior probabilidade de TVP (a medição deve ser feita 10 cm abaixo da protuberância distal).
O paciente também pode apresentar dor à palpação da panturrilha (sinal de Bancroft) e ao realizar a dorsiflexão forçada do tornozelo com o joelho estendido (sinal de Homans). Eventualmente a dor pode se estender para a região da coxa ou se localizar ao longo da distribuição do sistema venoso profundo.
A dilatação de veias superficiais não varicosas também pode ocorrer em pacientes com TVP.
Como os achados clínicos isoladamente apresentam desempenho insatisfatório para o diagnóstico de TVP, o uso de critérios específicos pode auxiliar:
- Escore de Wells
- Escore de Genebra Modificado
- Escore PERC
Exames Complementares
D-dímeros
São produzidos quando a enzima plasmina inicia o processo de degradação de um coágulo de fibrina. Apresentam alta sensibilidade e baixa especificidade para TVP.
UCG Doppler
É o exame não invasivo de escolha para o diagnóstico de TVP. Deve ser realizado em todos os pacientes com alta probabilidade clínica e em pacientes com baixa ou moderada probabilidade associada ao D-dímero positivo.
Pletismografia
É um exame não invasivo onde mensura a existência ou não de obstrução do fluxo venoso. Ele pode substituir o doppler pois sua especificidade para TVP proximal é acima de 90%.
Angioressonância venosa
A sua acurácia é comparável com a venografia, com sensibilidade de 100% e especificidade de 96%. Pode ser substitutivo da ultrassonografia com doppler venoso.
Angiografia
É o exame padrão-ouro para diagnóstico de embolia pulmonar. É reservada quando o diagnóstico não pode ser afastado ou confirmado com exames menos invasivos.
Venografia
Considerado exame padrão ouro para diagnóstico de TVP. É uma técnica invasiva e limitada a casos selecionados. Não deve ser realizada como exame inicial para o diagnóstico devido ao desconforto e dificuldade técnica.
TRATAMENTO
Os objetivos do tratamento são:
- Prevenir a extensão do trombo
- Prevenir a ocorrência de TEP
- Impedir a recorrência de TVP
O tratamento inicial na suspeita de uma TVP inclui o repouso absoluto do paciente com membros inferiores elevados, visando evitar uma complicação fatal por TEP. Caso não seja possível uma investigação completa para TVP, deve ser iniciada anticoagulação até que o diagnóstico seja confirmado ou excluído.
Medicações Orais
- Varfarina sódica
- Dabigatrana
- Rivaroxabana
- Apixabana
- Endoxabana
Medicações Parenterais
- Heparina não fracionada (HNF) endovenosa
- Heparina não fracionada “concentrada” subcutânea
- Heparina de baixo peso molecular (HBPM)
Medidas Adjuvantes
- Movimentação dos membros
- Meias elásticas
- Compressão pneumática intermitente
- Filtros de veia cava (indicada em situações específicas)
Referências:
VELASCO, Irineu Tadeu; BRANDÃO NETO, Rodrigo Antonio; SOUZA, Heraldo Possolo de; et al. Medicina de emergência: abordagem prática. 14. Ed. São Paulo, 2020.
MAGALHÃES, Carlos Costa, et al.: Tratado de Cardiologia SOCESP. 3. ed. Editora Manole. São Paulo, 2015.