A Hipertensão Arterial, conhecida como pressão alta, é uma doença crônica não transmissível que afeta cerca de um bilhão de pessoas no mundo. Caracteriza-se pelo aumento persistente da pressão arterial, com valores iguais ou superiores a 140/90 mmHg, medidos corretamente em pelo menos duas ocasiões diferentes e sem uso de medicamentos anti-hipertensivos.
Entender a hipertensão é crucial para o controle da pressão arterial e a saúde cardiovascular.
Fatores de Risco para Hipertensão Arterial
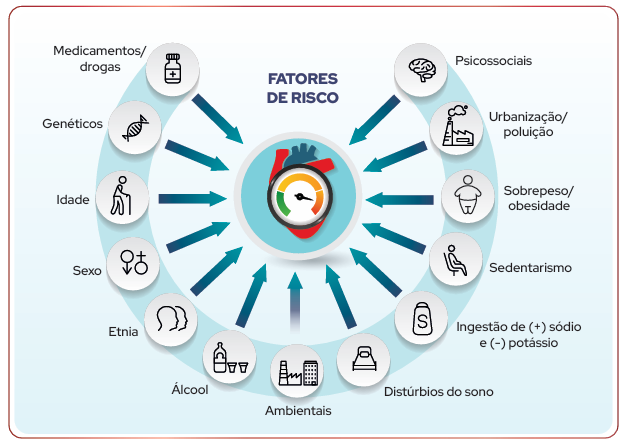
Os principais fatores de risco para hipertensão arterial incluem idade avançada, histórico familiar, sobrepeso/obesidade, alimentação rica em sal e pobre em potássio, sedentarismo, consumo excessivo de álcool e fatores socioeconômicos desfavoráveis. Entre esses, a má alimentação, excesso de peso e falta de atividade física são os mais relevantes e modificáveis, sendo fundamentais para a prevenção e controle da pressão alta.
Fisiopatologia da Hipertensão Arterial
A hipertensão arterial ocorre quando há um desequilíbrio entre a quantidade de sangue que o coração bombeia (débito cardíaco) e a resistência que os vasos oferecem ao fluxo sanguíneo (resistência vascular periférica), resultando na elevação sustentada da pressão arterial. Isso acontece porque os vasos sanguíneos ficam mais rígidos e estreitos, principalmente devido a problemas na camada interna dos vasos (disfunção endotelial) e ao excesso de substâncias que causam sua contração (vasoconstritoras).
Além disso, o sistema nervoso simpático (que controla reações rápidas do corpo) e o sistema renina-angiotensina-aldosterona (que regula o volume de sangue e sal) ficam hiperativados. Essa hiperatividade faz os rins reterem mais sódio e água, aumentando o volume de sangue e mantendo a pressão alta. Juntos, esses processos sobrecarregam o coração e podem causar danos nos vasos e órgãos-alvo (coração, rim e cérebro).
Quadro Clínico
A hipertensão arterial é geralmente assintomática, sendo chamada de “doença silenciosa”. Quando presente, pode causar dores de cabeça, tontura, visão embaçada, cansaço e palpitações. Em casos graves, provoca sintomas mais intensos, exigindo atendimento urgente. Por isso, a medição regular da pressão arterial é fundamental para diagnóstico e prevenção de complicações.
Rastreamento da Hipertensão Arterial
O Ministério da Saúde recomenda o rastreamento da HAS em adultos e crianças a partir dos 3 anos de idade, anualmente. Já em indivíduos com fatores de risco para hipertensão arterial, o rastreamento deve ser realizado em qualquer consulta clínica.
Diagnóstico
O diagnóstico da hipertensão arterial baseia-se principalmente na verificação precisa e sistemática da pressão arterial. Os médicos são os profissionais habilitados para diagnosticar a hipertensão arterial e seus diferentes tipos, assim como para definir o tratamento adequado para cada caso.
Métodos de verificação da Pressão Arterial:
- Medição em consultório: Realizada por profissionais da saúde com esfigmomanômetro aneróide ou digital validado, com o paciente em repouso, sentado, com o braço apoiado e na altura do coração. É o método mais comum. Veja as recomendações da Diretriz Brasileira de Cardiologia:
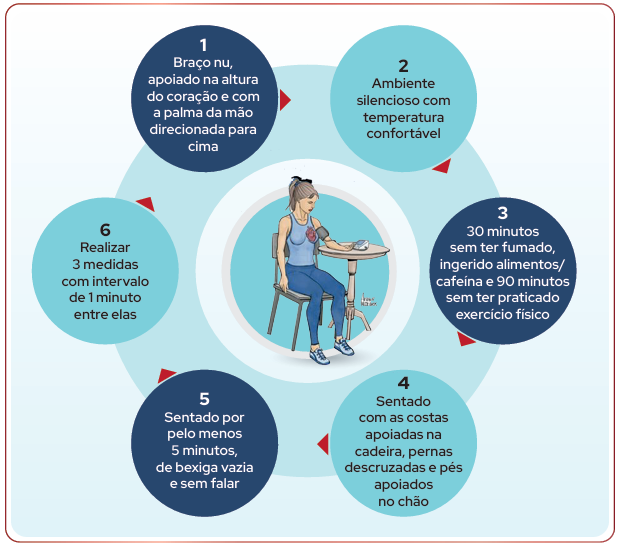
- Medição residencial (MRPA): O paciente mede sua própria pressão em casa durante vários dias. Útil para detectar a chamada “hipertensão do avental branco”.
- Monitorização ambulatorial da pressão arterial (MAPA): Equipamento automático registra a pressão por 24h, mostrando o comportamento pressórico ao longo do dia e da noite.
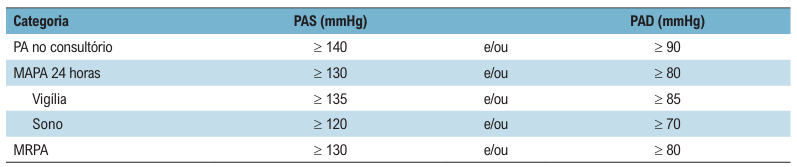
Definição de hipertensão arterial de acordo com a medida da pressão arterial de consultório, monitorização
ambulatorial da pressão arterial e monitorização residencial da pressão arterial de acordo com a diretriz Brasileira de Cardiologia, 2025:
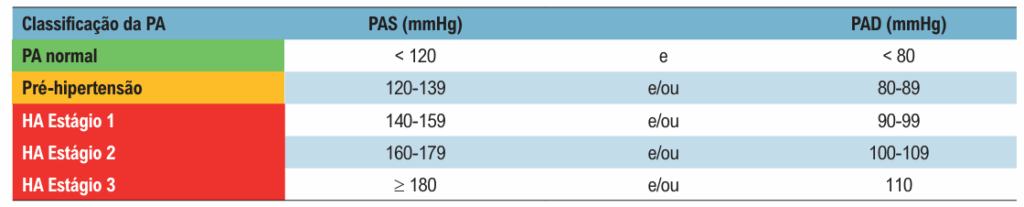
Classificação da Hipertensão Arterial
A classificação da hipertensão arterial é realizada conforme a Diretriz Brasileira de Hipertensão Arterial – 2025:
Estratificação de Risco Cardiovascular
A estratificação do risco cardiovascular na hipertensão arterial é fundamental, pois existe uma relação direta e contínua entre o aumento da pressão arterial e o risco de desenvolver doenças cardiovasculares.
Esse risco é amplificado pela presença e intensidade de outros fatores de risco, que agem de forma sinérgica, tornando a doença multifatorial. Portanto, a avaliação do risco deve considerar não apenas a pressão arterial isoladamente, mas o conjunto complexo de fatores presentes no indivíduo.
O Ministério da Saúde recomenda a avaliação anual em indivíduos entre 40 e 74 anos, independente de já apresentarem HAS ou não, com o uso da calculadora da Iniciativa HEARTS/OPAS/OMS. Para indivíduos com idade até 39 anos e a partir de 75 anos, a avaliação deve ser realizada a partir de outras calculadoras apropriadas para a faixa etária.
Tratamento da Hipertensão Arterial
O tratamento da hipertensão arterial inclui ações para casos urgentes, como crises hipertensivas, e medidas para controlar a pressão arterial e reduzir o risco cardiovascular a longo prazo.
O tratamento envolve três pontos principais: cuidados que o próprio paciente pode ter e educação sobre a doença, mudanças no estilo de vida com o apoio de uma equipe de profissionais, e o uso de terapia medicamentosa.
Tratamento não medicamentoso: inclui cuidados que o próprio paciente pode ter, como manter o peso ideal (avaliado pelo IMC e circunferência abdominal), seguir uma alimentação saudável, com redução do sódio (até 2 g/dia) e alimentos utraprocessados. Também envolve praticar exercícios regularmente (pelo menos 150 minutos de atividades físicas moderadas por semana), diminuir ou parar o consumo de álcool, evitar o cigarro, controlar o estresse e melhorar a qualidade do sono.
Tratamento Medicamentoso: deve ser baseado em cinco classes terapêuticas principais: inibidores da enzima conversora de angiotensina (IECA), bloqueadores do sistema renina angiotensina II (BRA), bloqueadores de canais de cálcio (BCC), diuréticos e betabloqueadores (BB). A escolha de qual delas será utilizada deve considerar os fatores como presença de comorbidades, raça/etnia, indicações e contraindicações conhecidas, acesso, acessibilidade e preferências do paciente.
Em algumas situações pode ser necessário a combinação de mais de uma classe de medicamentos. Por isso, é importante conhecer o sinergismo entre as drogas e combinações prejudiciais. Abaixo estão algumas indicações feitas pelo ministério da saúde:
- Ao iniciar o uso de um diurético tiazídico ou de um antagonista de canais de cálcio, a outra medicação associada deve ser um inibidor da enzima conversora de angiotensina ou um betabloqueador e vice-versa.
- Deve-se evitar a associação da IECA com antagonistas da angiotensina II, pois aumenta o risco de disfunção renal.
- A associação entre diuréticos tiazídicos e IECA (ou antagonistas da angiotensina II, ou betabloqueadores) é extremamente racional, particularmente em relação ao sinergismo de efeito sobre o sistema renina-angiotensina-aldosterona.
Referências
Ministério da Saúde. Protocolo Clínico e Diretrizes Terapêuticas – Hipertensão Arterial Sistêmica. Relatório preliminar. Brasília: Ministério da Saúde; 2025.
Barroso, W. K. S., Rodrigues, C. S., Bortolotto, L. A., et al. Diretrizes Brasileiras de Hipertensão Arterial – 2020.
BRANDÃO, Andréa Araújo; RODRIGUES, Cibele Isaac Saad; BORTOLOTTO, Luiz Aparecido; NADRUZ, Wilson (Coords.). Diretriz Brasileira de Hipertensão Arterial – 2025. Sociedade Brasileira de Cardiologia (SBC); Sociedade Brasileira de Hipertensão (SBH); Sociedade Brasileira de Nefrologia (SBN), 2025.